女性とがん
がんの傾向
今や、がんは身近な病気のひとつです。国立研究開発法人国立がん研究センターによると、日本人が一生のうちにがんと診断される割合は、男女ともに2人に1人という結果が公表されています。
- ■ 2019年に新たに診断されたがんは999,075例(男性566,460例、女性432,607)*
*性別不詳があるため男女の合計が総数と一致しません。 - ■ 2021年にがんで死亡した人は381,505人(男性222,467人、女性159,038人)
- ■ 日本人が一生のうちにがんと診断される確率は(2019年データに基づく)
男性65.5%(2人に1人)女性51.2%(2人に1人) - ■ 日本人ががんで死亡する確率は(2021年のデータに基づく)
男性26.2%(4人に1人)女性17.7%(6人に1人)
2人に1人ががんにかかるという現実は、少し驚きですよね。
男女別では男性が前立腺、女性は乳房(乳がん)が多いことが下記の表からもわかります。
| 1位 | 2位 | 3位 | 4位 | 5位 | ||
|---|---|---|---|---|---|---|
| 総数 | 大腸 | 肺 | 胃 | 乳房 | 前立腺 | 大腸を結腸と直腸に分けた場合、 結腸3位、直腸6位 |
| 男性 | 前立腺 | 大腸 | 胃 | 肺 | 肝臓 | 大腸を結腸と直腸に分けた場合、 結腸4位、直腸5位 |
| 女性 | 乳房 | 大腸 | 肺 | 胃 | 子宮 | 大腸を結腸と直腸に分けた場合、 結腸2位、直腸7位 |
そもそも「がん」は、からだの細胞の遺伝子が変異し増殖する病気です。がん細胞が増え続けると、どんどん周囲に広がります。血管やリンパを通じて、他の部位や組織に転移し臓器を蝕み、命に危険を及ぼしてしまいます。
がん細胞を除去しても、他部位への転移や再発のリスクがあるので、いかにがんにかからないような生活習慣を送るか、そして早期発見をするかが重要だといえるでしょう。
女性とがん

女性特有のがんとして一番に思いつく、「乳がん」。健康診断をはじめ、自治体でも乳がん検診のお知らせをご覧になることも多いはず。それほど、女性が乳がんにかかる割合が高いのです。
早期発見により転移や再発のリスクが減るので、毎年10月はピンクリボン運動月間として、乳がん早期発見のためのキャンペーンが各企業や自治体で実施されます。
一方、乳がんと同じく女性特有のがんとして挙げられる部位が、「子宮」です。
子宮に関するがんは、「子宮体(しきゅうたい)がん」「子宮頸(しきゅうけい)がん」です。
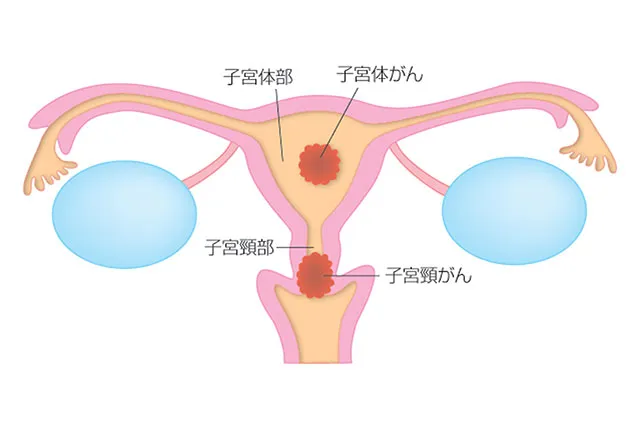
- ① 子宮体がん
子宮体部にできる悪性の腫瘍。閉経後の女性の発症率が高く50~60代が多い。
症状は不正出血。排尿時や性交時の痛みを感じる。 - ② 子宮頸がん
子宮の入口である子宮頸部にできる悪性腫瘍。HPVウィルス感染が原因。20~30代の発症率が高い。
症状は不正出血やおりもの異常。性交時の出血。
若年層の女性に多い子宮頸がんの原因である、HPVウィルスとはどんなウィルスなのか、そして早期発見のメリットとは何か、詳しく説明します。
子宮頸がんとは
子宮頸がんの特徴
2019年に日本全国で子宮頸がんと診断されたのは、10,879例(人)です。
※子宮頸がんは、子宮頸部にHPVウィルスが感染することによってがんを発症します。
そのため、子宮頸がんは遺伝性ではありません。
多くの場合、HPVウィルスは体内の自己免疫により死滅しますが、感染が続くと子宮頸がんを発症します。
ただしすぐに発症するのではなく、異形成(前がん病変)というがんになるまでの無症状の状態から、何年か経ってから発症します。
異形成時には全く症状があらわれないので、自分に子宮頸がんのリスクがあるのかどうかがわからないのが特徴です。

子宮頸がんが進行していくと、生理以外での不正出血や、普段は黄白色のおりものが茶色や膿んだようになるなどの症状があらわれます。
腹部に痛みを感じるようになったら、がんが進んでいる可能性が高く、さらにがんが進行すると、リンパ管を通じて他の部位へ転移する可能性が高くなります。
不正出血や排尿・性交時の異常を感じたら、婦人科を受診しましょう。
子宮頸がんで多くみられるのは、肺、脳、傍大動脈リンパ節(骨盤より上の大動脈まわりのリンパ節)、骨への転移です。※
以前は40~50代にみられた子宮頸がんですが、最近は性交渉の低年齢化により20~30代に多く発症しています。
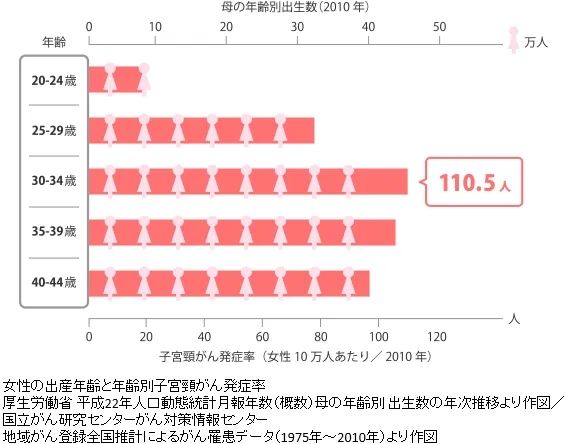
※参照:株式会社ジェネティックラボ
若くして子宮頸がんにかかってしまうと、進行によっては子宮摘出が必要となり、二度と出産ができなくなることも。
「まさか自分に限って…」と他人事ではなくなってきた子宮頸がんの、原因となるHPVウィルスとはどんなウィルスなのでしょうか。
HPVウィルスとは
HPVウィルス(Human papillomavirusヒトパピローマウイルス)は、実は世界中どこにでもいる常在ウィルスで、1つのウィルスで100種類以上ある型のうち、13種類について発がん性が認められています。
特に、16型と18型のHPVウィルスは持続感染により、子宮頸がんの発症リスクが高いとされています。
ウィルスの感染経路は性交渉です。性交経験がある女性の80%以上は、50歳までにHPVに感染するという推計が、アメリカのNational Health and Nutrition Examination Survey(NHANES)(2003-2004年)により発表されています。
HPVウィルスに感染しても、自己免疫力で自然に消滅することがほとんどですが、それでも数年はかかります。
そして、消滅せずにそのまま感染が続くと、子宮頸がんが進行することになります。
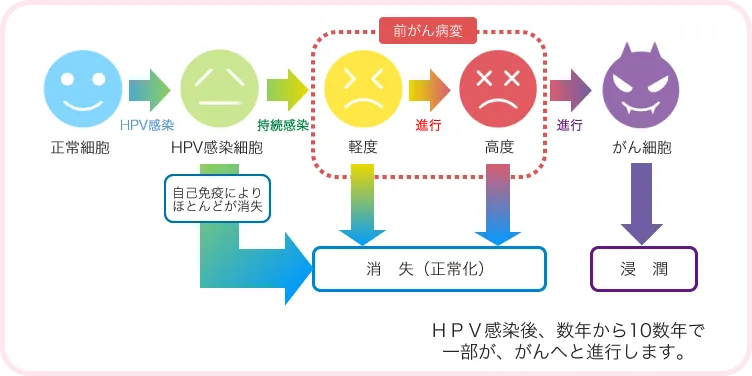
※参照:株式会社ジェネティックラボ
HPVが消滅しなかった場合、「前がん病変(軽度~高度)」から「子宮頸がん」と進行します。
前がん病変は異形成の状態です。症状は出ませんが、健康診断で子宮頸がん検診を受けた際にわかるので、前がん病変の状態であれば、精密検査を受けることになります。
感染力があり、消滅するまで数年必要で、前がん病変から進行するまでに数年かかるHPVウィルス。今のところ予防として挙げられるのが、ワクチンです。
なお、コンドームは避妊だけではなく性病予防にも使いますが、HPVウィルスの感染機会も減少するそうです。
ただし、HPVウィルスは口から口でも感染します。また、性器の外陰部や肛門といった皮膚にも存在するため、コンドームを付けているからといって完全なHPVの予防にはなりません。
HPVワクチン
HPVの感染予防に、ワクチンが開発されています。現在日本では3種類のワクチンがあり、子宮頸がんの原因とされるHPVウィルス(16型と18型)の感染を抑えることができます。
3種類のワクチンのうち、2価と4価ワクチンは、公的接種対象です。現在小学校6年~高校1年相当の女子は、予防接種法に基づく定期接種として公費によりHPVワクチンを接種することができます。
なおHPVワクチンは必須ではありません。
HPVウィルス感染予防のためにできれば接種が望ましいとされていますが、本人の意思のもと、ワクチンの効果や副反応、HPVウィルス感染のリスクについて、ご家族でよく相談してください。
なお、海外でも多くの先進国が公的接種としています。
キャッチアップ接種
公的のHPVワクチン接種の接種機会を逃して、対象年齢を過ぎたとしても接種は可能です。
誕生日が1997年4月2日~2006年4月1日の女性で、過去にHPVワクチンを合計3回接種していなければ、キャッチアップ接種が可能です。
詳細は厚労省の案内ページをご確認ください。
新型コロナウィルス感染症と同じく、HPVウィルスのワクチン接種については副反応や安全性についてよく問題視されていますが、偏った情報に左右されず情報を整理することが重要です。
参考
- ■ 公益社団法人 日本産科婦人科学会
子宮頸がんとHPVワクチンに関する正しい理解のために - ■ 厚生労働省
子宮頸がん予防ワクチンの接種を受ける皆さまへ - ■ 公的社団法人日本婦人科腫瘍学会
一般の皆さまへHPVワクチン(子宮頸がんワクチン)についてQ&A
子宮頸がんの検査
検査機関での検診

HPVワクチンを接種しても、完全にHPVウィルスを予防することはできません。
そのため国立がん研究センターでは、20歳から子宮頸がんの検査を2年に1回の頻度で受診するように推奨しています。
特に、ワクチン未接種の方は必須です。健康診断の婦人科検診の項目にもありますし、婦人科でも検査は可能です。
子宮頸がん検査は、医師が子宮頸部をブラシが付いた専用の器具でこすって採取する、「細胞診」を行います。
個人差がありますが痛みはそれほど感じず、採取自体はほんの数秒で終わります。検査結果はその場では出ません。
もし検査結果で精密検査が必要となったら、必ず医療機関を受診してください。
要精密検査=がんとは限りません。前がん病変の発見が、早期であればあるほどがんの予防につながるので、必ず精密検査を受けるようにしましょう。
自己採取による検査
最近では、HPVウィルスの有無を調べる検査キットがあります。子宮頸がんの有無ではなく、あくまでも子宮頸がんの原因であるHPVウィルスの有無を調べるものです。
人によっては、「婦人科検診を受ける機会がない」「検診の日は生理だった」「診察台に抵抗がある」「はずかしい」「時間がない」などを理由に、子宮頸がん検診の受診を見送る人も少なくありません。
先述のとおり、HPVウィルスは感染後、長い月日をかけて子宮頸部に留まります。自己免疫力で消滅するのがほとんどですが、消滅しないで持続したままとなると前がん病変を引き起こしますし、無症状なだけに自分がいつ感染しているかわかりません。
やむを得ず受診できない場合は、早期発見のためにも、ご自身で細胞を採取して郵送するだけで結果がわかる検査キットを活用するのも良いかもしれません。
パピックスでは、HPVウィルスに感染しているのかわかるだけでなく、がんリスクが高いHPVウィルスの16、18型を個別に判定します。
また、高リスク型12種(31、33、35、39、45、51、52、56、58、59、66、68型)を、まとめて判定することが可能です。

少しでもHPVの不安を感じたら、早め早めの受診か自己採取による検査を行いましょう。
もしウィルスの感染がなければ、それに越したことはありません。感染があったとしても、進行具合によって早期治療が可能です。場合によっては、子宮の摘出なく治療ができるため、妊娠や出産も問題ありません。
少しでもがんの不安を払拭し、いきいきとした人生を過ごしましょう。
よくある質問
HPVの感染経路は?
HPVウィルスは世界中のどこにでもある常在ウィルスで感染経路は主に性交渉です。
HPVには型が100種類以上ありその中でも特に16型と18型が持続感染による子宮頸がんの発症リスクが高いとされています。
HPVの検査方法は?
婦人科などの検査機関では子宮頸部から細胞を採取する細胞診がございます。
また、市販のHPV検査キットをお使いいただければ自己採取でHPVウィルスの有無を調査可能です。
国立がん研究センターでは、20歳から子宮頸がんの検査を2年に1回の頻度で受診するように推奨しています。